不看门诊,上7休7,年薪超200万,这样的医生你羡慕吗?
医学界
2023/12/15
阅读数:1.1万
对美国医疗体系和制度影响巨大的“医院医生”,中国能效仿吗?

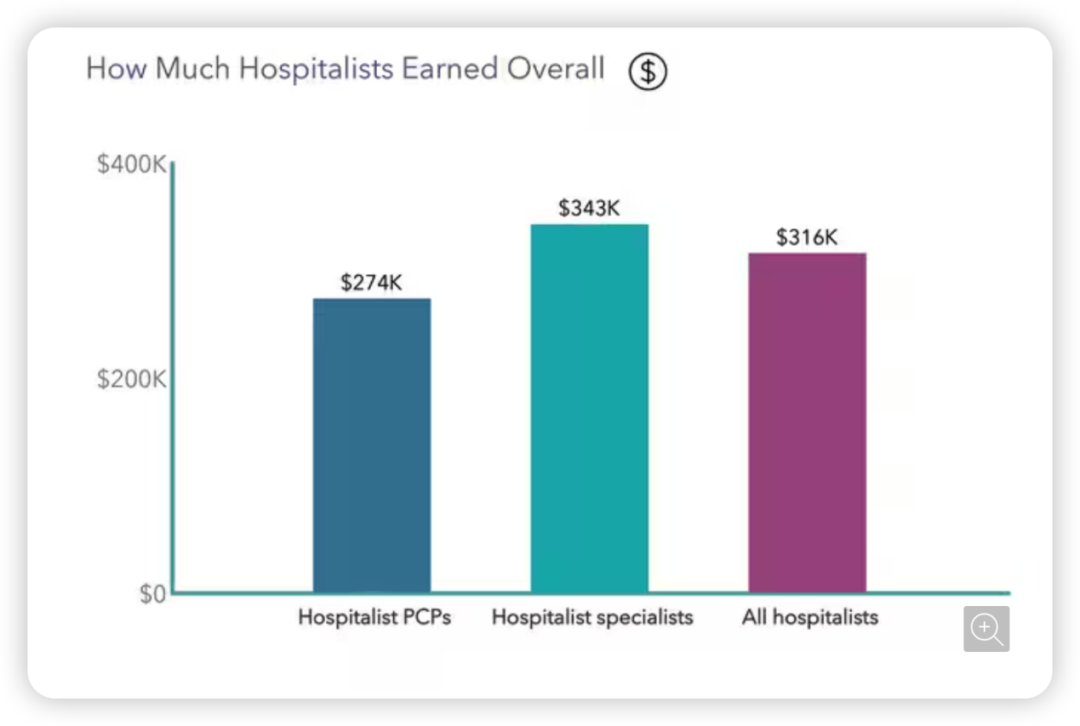
“医院医生”的总收入是多少?
图源:Medscape



来源:医学界
责编:田栋梁
编辑:赵 静
热门新闻
科室导诊| 看病不知道挂哪个科?对症找科室避免入坑!

不知道挂哪个科?小六来告诉你
涉及疫情传播风险!深圳培训机构被立案调查!南山1街道新增防范封控区

福田区教育局 关于立案调查深圳市童创文化艺术有限公司 违规开展线下培训的通告 深圳市童创文化艺术有限公司位于福田区新洲九街嘉葆润金座的童创美术教学点于2022年2月12日至2月
孩子,妈妈曾经也是个孩子

还未有你之前,妈妈也是个孩子!
明码标价的卵子,毁掉多少女孩的一生

晚安心语名医推荐 晚安心语特地为大家精选了几位在 妇科疾病 方面有着 丰富临床经验 的名医,需要 挂号或线上咨询 的朋友可以抢先预约。 北京的朋友戳下图 立即预约/咨询 广州
年纪轻轻腰老疼?原来是“它”在作祟……

现代年轻人 腰不好的可是越来越多了 (嘿,想啥呢) 不少人年纪轻轻 却天天喊着 我这条老腰哦 稍微一动就腰酸屁股痛 感觉身体被掏空 一疼起来 除了叫妈 啥都做不了 为啥呢? 肾透